
Iga naine unistab, et tema rasedus kulgeks lihtsalt ja loomulikult, nii et keegi ega miski ei saaks tulevast ema oma tulevase lapse meeldivatest mõtetest segada. Kuid tegelikult ei lähe kõik nii libedalt.
Madalast veest võib saada üks tõsiseid tüsistusi. Mis see on ja kuidas seda ravida, sellest räägime selles artiklis.

Mis see on?
Laias tähenduses nimetatakse oligohüdramnionit lootevedeliku koguse vähenemiseks teatavale rasedusperioodile iseloomulikest normidest. Kuid selle sõna klassikalises tähenduses on oligohüdramnion väike kogus lootevett sünnituse eelõhtul, umbes 39–40 nädalal.
Kui ultraheli ei tehtud ja veekoguse kohta võis ainult oletada, tehti veepuudus kindlaks juba vahetult enne sünnitust. Nüüd on tänu diagnostika arengule võimalik tuvastada kalduvus vee vähenemisele loote põies on võimalik alates 16. nädalast.
Vesi on lapse normaalseks arenguks hädavajalik. Need on ka looduslikult pakutavad amortisaatorid, pehmendavad raputamist, õõtsumist, mida laps võis küllaltki oluliselt tunda kõndides või rasedat muud tehes, kui vesi seda ei takistanud.

Lootevedelikku hakatakse tootma umbes 8. rasedusnädalal ja raseduse suurenemisega suureneb ka selle maht. 3. trimestril on vedelik veidi vähenenud, sest täiskasvanud laps on emakat juba tugevalt venitanud.
Emakasisese arengu uurimise pikad aastad on võimaldanud arstidel ja teadlastel arvutada igaks perioodiks määratud lootevee normaalsed kogused. Ei ole kombeks neid mõõta tavaliste vedelike mõõtudega - näiteks milliliitritega.
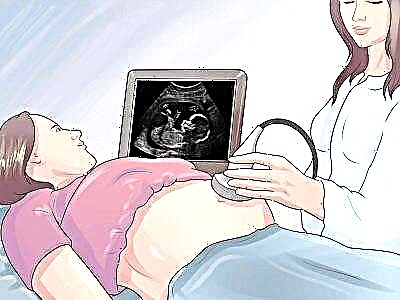
Nende arvu hindamiseks on olemas spetsiaalne parameeter - lootevee indeks. Seda saab määrata millimeetrites alates 16. rasedusnädalast, kui tehakse ultraheliuuring.
IAZH standardid - tabel:
Kuna veekogus loote põies ei ole püsiv väärtus, võib erinevatel perioodidel sama tulevane ema leida vähese vee ja mõne nädala pärast seda ei tuvastata. Seda loodusnähtust nimetatakse funktsionaalseks kuivuseks. See on selle komplikatsiooni igat liiki kõige kahjutum.

Tavaliselt langeb meditsiinilise kohtuotsusega "veepuudus" naine stuuporisse. Tulevasi emasid peaks rahustama järgmine tervishoiuministeeriumi ametlik statistika:
- madala veega kaasneb umbes 4% kõigist rasedustest;
- ainult 0,5-1,2% sellistest juhtumitest on patoloogilised põhjused;
- kõik teised naised (ja ülekaalukalt enamuselt) kannavad täiuslikult terveid lapsi, kuna nende veepuudus oli füsioloogiline.
Alatoitumist peetakse patoloogiliseks lootevedeliku püsivaks ebapiisavaks koguseks, mida saab registreerida korduvalt erinevatel aegadel, alates 16. nädalast.

Klassifikatsioon
Madal vesi võib olla äge, kui see ilmnes äkitselt negatiivsete tegurite mõjul või võib see areneda järk-järgult ja peaaegu märkamatult ning siis kvalifitseerub see krooniliseks.
Ägeda oligohüdramnioni korral võib rase naise keha reageerida viirushaigusele, gripile või ARVI-le, mille eest tulevane ema ei suutnud end lapse kandmise perioodil kaitsta. See rikkumine on tavaliselt ajutine ja ei tähenda, et lapsel oleks patoloogiaid.
Krooniline veepuudus on ohtlikum. Tavaliselt areneb see probleemide tõttu, mida ei saa nimetada kiirparanduseks - ema diabeet, rasvumine, samuti lapse väärarengud ja pikaajaline hüpoksia. Selline rikkumine ei kao iseenesest, see vajab kindlasti ravi. Samuti võib rikkumine olla varajane, kui see avastati vahemikus 16 kuni 20 nädalat, ja hiline, kui probleem avastati alles 26 nädala pärast.
Varajase kuivuse korral on arstide prognoosid vähem optimistlikud, sest beebi siseorganite ja -süsteemide moodustumisprotsess pole veel lõpule jõudnud.

Varases staadiumis esinev tugev veepuudus võib olla imiku ränkade geneetiliste kõrvalekallete näitaja ja seetõttu vajab selline ultraheliuuringu "leid" üksikasjalikku uurimist muude diagnostiliste meetodite abil. Hilisemates etappides on rikkumine sageli funktsionaalne, täiesti loomulik, seda saab hõlpsasti parandada või taandub iseenesest.
Mõnikord mõjutavad sellise rikkumise arengut membraanid või pigem nende terviklikkus:
- kui neid ei muudeta, ei vigastata, siis räägivad arstid esmastest oligohüdramnionidest;
- kui kestad on kahjustatud ja vett lekib, on see sekundaarne rikkumine.
Esmaseid oligohüdramnione esineb 80% juhtudest. Tabelis märgitud normidest kõrvalekallete kvantitatiivse näitaja järgi eristatakse mõõdukat ja tugevat madalvee taset.

Valesti lugeda oligohüdramnionid (see on kuivuse teaduslik nimetus) iseseisev haigus. See on raseduse ajal patoloogiline seisund, mis on ainult tõelise häire sümptom.
Põhjused
Lapse jaoks nii olulise lootevedeliku vähenemise põhjused on erinevad. See võib olla nii lapse väärarendid, tema haigused, platsenta patoloogia kui ka tulevase ema haigused, nii ägedad kui ka kroonilised.
Mõned geneetilised, sealhulgas kromosomaalsed kõrvalekalded, mis tekkisid eostamise ajal, geneetilise koodi moodustumise ajal, loote karüotüüp, toimuvad täpselt lootevee koguse vähenemise taustal.
Eelkõige on oligohüdramnioni areng põhjustatud sellistest defektidest nagu ureetra ja selle ventiilide ebaõige areng, samuti beebi ureetra ebanormaalne kitsenemine või selle täielik puudumine, solidaarne (mõlemalt poolt) kusejuhade kitsenemine või nende struktuuri anomaaliad.
Rasedatel naistel täheldatakse hääldatud oligohüdramnioni juhul, kui beebil looduse "vea" tõttu täielikult puuduvad neerud.

Beebi polütsüstiline neeruhaigus (Potteri sündroom) on ka ebanormaalse raseduse ilmne põhjus. Kromosomaalsete kõrvalekallete seas kaasnevad oligohüdramnionidega kõige sagedamini Downi sündroom ja Turneri tõbi.
Kui beebi geneetikaga on kõik korras ja seda kinnitati ka teiste diagnostikameetodite abil, kaaluvad arstid loote nakatumise tõenäosust. Oligohüdramnioni riski osas on kõige ohtlikumad tsütomegaloviiruse infektsioon ja klamüüdia. Normide veekoguse mahajäämus toimub sageli loote arengu hilinemisega.
Peamine ema vaevus, mis võib põhjustada oligohüdramnioni, on gestoos. Lisaks võib see seisund põhjustada veenide puudulikkust, kalduvust verehüüvete tekkeks ja kardiovaskulaarsüsteemi haigusi.

Mõjutage negatiivselt tulevase ema vee- ja neeruhaiguste hulka ning suhkurtõbe. Dehüdratsioon võib põhjustada ka lootevee vähenemist, samuti suitsetamist, millega mõned tulevased emad, isegi "huvitavas asendis" olles, ei saa hüvasti jätta.
Platsenta patoloogiad - puudulikkus, "lapse koha" südameatakk, kõik selle arengu anomaaliad, mis ilmnesid selle ajutise elundi moodustumisel juba algstaadiumis, põhjustavad veepuudust.
Muude põhjuste seas, mis võivad põhjustada raseduse sellise ebameeldiva tüsistuse, on üleküpsus, mille käigus toimub platsenta loomulik vananemine, loote põie membraani trauma, ema pikka aega suure hulga ravimite võtmine, samuti loote surm ja mitmikrasedus.

Sümptomid ja tunnused
Naine ei saa praktiliselt ise oma oligohüdramnioni määrata, see on spetsialistide küsimus. Ainult mõned märgid võivad kaudselt näidata lootevee koguse vähenemise tõenäosust.
Tavaliselt on oligohüdramnioniga naistel kõhu suurus tähtajast väiksem. Rikkumise tuvastamine on võimalik tänu emaka seismise päeva kõrguse mõõtmisele, mis viiakse läbi igal raseduseelsel kliinikus tavapärasel uuringul.
Kui tulevane ema hakkab tundma oma lapse liigutusi koos oligohüdramnioniga, võivad need olla naise jaoks üsna valusad.
Sellistest aistingutest on võimatu vaikida, kui sümptomit pole varem diagnoositud, on hädavajalik teatada oma kahtlustest arstile, kes määrab kogu sel juhul vajaliku diagnostika.

Diagnostika
Lootevedeliku indeksi määrab ultraheliarst. See mõõdab beebi jäsemetest ja nabanöörist vaba vahemaad beebi ja kõhu eesmise seina, selle sisepinna vahel. Seda mõõtmist nimetatakse vertikaalseks taskuks.
Kui mõõtmistulemused pärast tabelitega võrdlevat analüüsi näitavad, et veekogust on vähendatud, ilmneb rikkumise aste. Mõõduka madalvee korral väheneb indeks ülaltoodud normiga võrreldes 10–15% ja vertikaalne tasku, mis normaalse veekoguse korral on 5–8 cm, väheneb alla 5 cm.
Välja öeldud rikkumine on selline rikkumine, mille puhul vertikaalne tasku ei ületa 2 cm ja lootevee indeks erineb normist allapoole 15-20%. Kõigi ülaltoodute üksikasjalikumaks kujutamiseks esitame võrdleva tabeli.

Amnionivedeliku koguse rikkumised:

Kui ultrahelispetsialist viitab järeldusele, et naisel on mõõduka madalvee tunnused, on sünnitusarst-günekoloog saadab ta kindlasti doppleri ja eksperdi ultraheli, et täpsemalt teada saada, mis seisundis beebi on, platsenta ja verevool emakasoontes.
Kui ultraheliprotokoll näitab, et rasedal naisel on tõsiseid oligohüdramnione, hospitaliseeritakse ta põhjalikumaks uuringuks.
Kui põhjus peitub beebi kaasasündinud kõrvalekalletes, on soovitatav rasedus meditsiinilistel põhjustel katkestada. Nõustuda või mitte, selle otsustab rase naine ise. Kui naine keeldub, hoitakse last kuni sünnini, nad pakuvad talle vajalikku uimastitoetust.

Võimalikud tagajärjed emale
Madala veetasemega naine ähvardab raseduse katkestamist hilises staadiumis, traumeerides nii psüühikat kui ka reproduktiivse süsteemi füüsilist tervist. Kui laps sureb, pole muud võimalust. Pärast pikka katkestamist võib naisel tekkida närvivapustus ja tekkida sekundaarne viljatus.
Väike kogus lootevett süvendab sünnitust. Sageli areneb tööjõu nõrkus, naist ähvardab keisrilõige. Sellistel naistel on sünnitusjärgne periood raskem, tüsistused on tõenäolised.
Rasedus võib iseenesest anda tulevasele emale palju ebameeldivaid aistinguid: mida suuremaks laps muutub, seda raskem on naisel tema liigutustele vastu seista.
Raseduse ajal raseduse katkemise tõenäosus oligohüdramnioniga on suur, enneaegse sünnituse oht on veelgi suurem - see ulatub 26% -ni.

Võimalikud tagajärjed lapsele
Pärast rasedust oligohüdramnioniga sündinud laste kaal on madal, eakaaslastest nõrgem, isegi kui rasedus kestab enne eeldatavat sünnitust.
Pikaajalise polühüdramnioni kõige tõsisemate tagajärgede hulka kuuluvad loote naha ja lootepõie membraanide erinevad adhesioonid. Selliste adhesioonide tagajärjel saab kogu emakaõõne vaba ruumi täita nööridega. Nad võivad ka beebi sassi ajada.
Surve tõttu, mida kiud loote kudedele avaldavad, tekivad pöördumatud deformatsioonid - imikutel on jäsemed iseenesest amputeeritud või tugevalt painutatud, näol ja rinnal on defekte. Imiku välimus on täielikult moondunud. Selliste tagajärgede esinemissagedus on madal, kuid seda ei saa välistada.
Selliste tulemuste tõenäosus suureneb, kui oligohüdroamnion diagnoositakse varakult, 16–20 nädala jooksul, ja see püsib kogu raseduse vältel.

Sünnitusel võib laps silmitsi seista muude probleemidega, mis on seotud väikese lootevee kogusega - nabaväädi prolaps, amnioni terviklikkuse enneaegne rikkumine ja selle tagajärjel pikk veevaba periood, mis võib muutuda hüpoksiaks ja infektsiooniks.
Paljud naised arvavad ekslikult, et veepuudus on selliste haiguste nagu Downi sündroom ja ka muude kromosoomide kõrvalekallete tekkimise põhjus. Loogiline seos on siin vastupidine - Downi sündroomiga tekivad oligohüdramnionid sageli ja mitte vastupidi.
Peaaegu alati põhjustab pikaajaline oligohüdramnion viivitust lapse emakasiseses arengus. Ohtlik on antud juhul kopsude alaareng, millega emad selliseid lapsi sünnitavad.

Kui aga beebile osutati abi õigesti ja õigeaegselt, siis hakkab laps piisavalt kiiresti kaalust alla võtma ja jõuab peagi eakaaslastele järele füüsilises arengus. Kuid intellektuaalselt võib laps pikka aega hilja areneda.
Oligohüdramnionide hilisemad avastamise juhtumid on tüsistuste tõenäosuse osas samuti ohtlikud. 30. rasedusnädalal, kuid ainult tingimusel, et patoloogiline seisund püsib 4-6 nädalat või kauem.
Madalvee võimalike negatiivsete tagajärgede suhtes lapse tervisele on seaduspärasus - mida varem see seisund ilmneb, seda tõsisemad tagajärjed võivad olla.

Ravi
Madal veeteraapia on alati kõikehõlmav. Ja see algab täpse põhjuse kindlakstegemisest, mis põhjustas lootevee koguse patoloogilist vähenemist.
Peamiselt kromosomaalsete kõrvalekalletega versiooni kontrollitakse. Selleks suunatakse naine olenevalt perioodist ühte invasiivse sünnieelse diagnoosimise meetoditest.
Kui oligohüdramnion diagnoositakse 16. nädalal, võib teha koorionbiopsia. Kui veepuuduse fakt sai hiljem teatavaks, saab naise suunata kordotsenteesile, looteveeuuringule.

Need protseduurid aitavad saada amnionivedeliku proove koos beebi epiteeli osakestega, nabaväädi nabaväädi verest. Geneetilises laboris viiakse läbi analüüs, mis võimaldab suure täpsusega rääkida Downi sündroomi, Cornelia de Lange'i sündroomi esinemisest või puudumisest ja muudest anomaaliatest, mis on seotud kariotüübi kromosoomide arvu rikkumisega ja põhjustavad oligohüdramnioni. Sellised uuringud viiakse tavaliselt läbi on vaba.
Viimasel ajal on saanud võimalikuks teha mitteinvasiivne sünnieelne DNA-test, mis on endiselt kallis. See on beebile täiesti ohutu ja põhineb lapse DNA eraldamisel rase naise veeniverest. See test tuvastab kromosoomide kõrvalekalded 99,9% tõenäosusega ja on ideaalne alternatiiv invasiivsetele testidele, mis võivad olla ohtlikud nii rasedale kui ka lootele.
Kromosoomide kõrvalekalletest tingitud oligohüdramnionide põhjuste kinnitamisel on soovitatav rasedus katkestada.

Kui täiendav uuring ei näita lapsel kromosomaalsete kõrvalekallete esinemist, otsivad ekspertklassi ultraheli eksperdid füüsilisi defekte. Selleks uurivad nad hoolikalt lapse kuseteid - kusejuhte, ureetra, neere. Erilist tähelepanu pööratakse platsenta tervisele. Emaka veresoonte verevoolu hindamiseks tehakse ultraheli.
Raviarst suunab naise vereanalüüsidele, mis võivad kinnitada või ümber lükata infektsioonide, sealhulgas sugulisel teel levivate nakkuste esinemist.
Vere peab loovutama suhkru ja uriini valgusisalduse jaoks. Arst jälgib tulevase ema arteriaalset rõhku, et välistada gestoos oligohüdramnioni põhjustajana.

Kui põhjus leitakse, otsustavad arstid, kuidas põhihaigust ravida, peaaegu kõik neist, välja arvatud loote kaasasündinud väärarendid ja kromosoomipatoloogiad, on ravi all. Samal ajal tõhustatakse kontrolli loote seisundi üle.
Mõõdukat kuivust saab ravida kodus. enamasti pole haiglaravi vajalik, kui tulevane ema järgib kõiki arsti soovitusi.
Raske oligohüdramnion, kui see avastatakse varakult, on ka raseduse katkestamise näitaja; ükski arst ei julge selle tulemust ennustada. Tõsise veepuuduse korral, mis diagnoositi 26 nädala pärast, naine hospitaliseeritakse.

Narkootikumide ravi
Raske veepuudusega tulevastele emadele süstitakse vitamiinide lahuseid lihasesse. Lisaks antakse talle tilgutajaid ravimitega, mis parandavad uteroplatsentaarset verevoolu. Tavaliselt kasutatakse selleks Actovegin. Lisaks soovitavad arstid seda võtta "Courantil", määrab selle ravimi annuse ja sageduse arst.
Rasedale naisele võib välja kirjutada laia toimespektriga antibiootikume, mis aitavad nakkust kontrollida, kui neid on. Nendel eesmärkidel lapse kandmise perioodil on see sageli soovitatav "Amoxiclav". Naise keha ainevahetusprotsesside parandamiseks kasutatakse selliseid ravimeid nagu "Hofitol", samuti spetsiaalselt rasedatele mõeldud ja loodud multivitamiinikompleksid.
Samaaegselt haiglas narkootikumide võtmisega kontrollitakse beebi seisundit iga päev või ülepäeviti. Naisele antakse CTG, kui rasedusaeg on juba üle 28 nädala, jälgitakse platsenta funktsionaalsust ultraheli abil, ultraheli skaneerimist saab igal ajal läbi viia, et hinnata vee kogust dünaamikas.


Kõik murettekitavad sümptomid, mis võivad viidata loote düsfunktsioonile, võivad igal ajal saada otsustavaks põhjuseks arstidele keisrilõige enne tähtaega.
Mõõduka madala veega, mis on arsti sõnul füsioloogilist päritolu, lastakse naine välja "Courantil", "Actovegin" tablettide ja multivitamiinide korral peab ta vastuvõtule tulema üks kord nädalas, iga kohtumisega kaasneb kardiotokograafiline uuring (CTG), kuni arst eemaldab loote vedelikuindeksi normaalsete väärtuste põhjal diagnoosi täiendava ultraheli tulemuste põhjal.


Üldised soovitused
Tuvastatud oligohüdramnioniga naine peaks piirama füüsilist aktiivsust. See soovitus kehtib nii ambulatoorse kui ka statsionaarse abi kohta. Kõik rasked koormused on kategooriliselt vastunäidustatud.
Esialgu on soovitatav üle vaadata toitumine ja joomine. Joodava vedeliku koguse suurenemine võib statistika järgi suurendada lootevee kogust 20-25%.


Pikk kõndimine, sellise keerulise rasedusega spordi mängimine on ebasoovitav. Lisaks peate piirama seksi. Ülekaalulistel, rasvunud rasedatel naistel soovitatakse spetsiaalset dieeti pidada, et välistada veelgi suurem kaalutõus.
Oligohüdramnioniga toitumine peaks sisaldama suures koguses puu- ja köögivilju, valgud ja rasvad peaksid olema tasakaalus ning kiireid süsivesikuid (maiustusi ja saiakesi) tuleks täielikult vältida.
Kui on turse, peate kindlasti nõu pidama arstiga, töötada välja õige ja piisav joomise režiim. Gestoosi ja hüpertensiooni korral on oluline mõõta arteriaalset vererõhku kaks korda päevas. Selle märkimisväärse suurenemisega vajab naine kvalifitseeritud arstiabi.


Traditsioonilised ravimeetodid
Alternatiivmeditsiin on valmis pakkuma mõõduka madala veesisaldusega rasedatele palju kasulikke ja nauditavaid retsepte ja tooteid, mis veekogust mitte suurendades suudavad kindlasti rahuldada tulevase ema vajadusi, kellel on lootevedeliku puudus olulistes mineraalides ja vitamiinides.
Rahvapärased abinõud ei tohiks isegi proovida tugevat veepuudust ravida. Väikeste kõrvalekallete korral normist võib naine siiski nõuandeid kasutada, kui arst ei pahanda.
Vajadus mineraalide järele koos oligohüdramnioniga aitab taastada viigimarjad, melonid ja viinamarjad. Samuti on tulevaste emade ülevaadete kohaselt abiks suvikõrvits ja värsked tomatid.

Tõeline ladu, looduslik "apteek" rasedale naisele, kellel on lootevee puudus, võib muutuda aroonia. Naine võib päevas võtta 50 grammi mahla või umbes 100 grammi marju.
Teine lemmikravim oligohüdramnioni vastu on maasikad. Neeru normaalse töö parandamiseks süüakse neid värskelt või pruulitakse koos omatehtud puuviljajoogiga. Kui rasedus talvel välja kukkus ja maasikaid pole kuskilt võtta, võite juua nõrga teed maasikamoosiga. Kui seda pole laos, saate selle osta.

Ärahoidmine
Lapse õige ja vastutustundlik planeerimine aitab raseduse ajal vältida vähese veesisalduse olemasolu. Naine peaks eelnevalt läbi vaatama erinevate erialade arstid.kes suudab vastata küsimustele tema tervisliku seisundi ja krooniliste haiguste olemasolu või puudumise kohta.
Loomulikult pole vaja täielikku tervisekontrolli läbi viia, kuid naine, kes unistab lapsest, on lihtsalt kohustatud külastama kardioloogi, terapeudi ja nefroloogi. Nende spetsialistide külastused aitavad tagada, et süda, neerud ja üldine tervislik seisund aitavad naisel tüsistusteta oma last kanda.
Kui lapseootel ema vanus on üle 35 aasta, tasub nõu pidada geneetikuga, sest Downi sündroomi või Patau lapse eostamise ja sünnitamise tõenäosus suureneb proportsionaalselt ema vanusega.
Suguelundite ja muude nakkuste testimine on õige juba enne viljastumist ja kui midagi sellist leitakse, ravige neid enne lapse eostamist.

Enne rasestumist peaksite suitsetamisest loobuma, äärmuslikel juhtudel, niipea kui see raseduse kohta teada saab. Suitsetamine ja see on tõestatud, toimib väga sageli oligohüdramnioni provotseeriva tegurina.
Raseduse ajal naine ennetuslikel eesmärkidel on oluline mitte keelduda kohustuslike sõeluuringute läbimisest esimesel, teisel ja kolmandal trimestril ärge loobuge ultraheliuuringust ja arsti soovitatud teatavate testide kättetoimetamisest.
Tulevased emad peaksid hoiduma viirusnakkustest, eriti ARVI ja gripi massilise esinemise perioodidel, et vältida oligohüdramnioni teket pärast haigust. Selleks peaksite hooajaliste epideemiate ajal hoiduma kaubanduskeskuste ja ühistranspordi külastamisest, järgima isikliku hügieeni reegleid.
Kui arst nõuab haiglaravi, ei tohiks te ka sellest keelduda, isegi kui naine ise arvab, et tal on kõik korras ja tal pole üldse aega haiglas viibida.

Arvustused
Enamasti lõppes internetti jäetud rasedate arvustuste kohaselt rasedus oligohüdramnioniga üsna hästi, lapsed ilmusid õigel ajal või mõni päev varem, kaaludes 3–3,5 kilogrammi.
Mõnikord on lood praktiliselt vastuoluliste diagnooside kohta, kui ultraheliuuring annab naisele nii oligohüdramnioni kui ka suure loote. Peaaegu kõik need juhtumid lõppesid kavandatud keisrilõikega.
Mõnel juhul pidid arstid kasutama tööjõu stimuleerimist ravimitega või keisrilõike.

Paljud rasedad naised kurdavad rikkumise hinnangute ja kriteeriumide ebaselgust. Ühel konsultatsioonil diagnoositakse nad ja teises või tasulises kliinikus ultraheliuuringul ütlevad nad, et veekogus vastab normi alumisele piirile ja seetõttu pole ravi vajalik.
Tõepoolest, lähenemisviisid ja seadmed on kõikjal erinevad ning 2-3 millimeetri erinevus võib naisele palju muret valmistada ka siis, kui neil pole põhjust.
Lisateavet madala vee põhjuste, ravi ja tagajärgede kohta leiate järgmisest videost.



