Loote sidumine nabanööriga viitab sellistele patoloogiatele, millest rase naine tavaliselt ei tea. Fakt ilmneb alles beebi järgmise ultraheliuuringu läbimise ajal või CTG ajal, kui takerdumisel on juba negatiivseid tagajärgi. Miks see juhtub ja millised võivad olla selle tagajärjed, räägime sellest materjalist.

Mis see on?
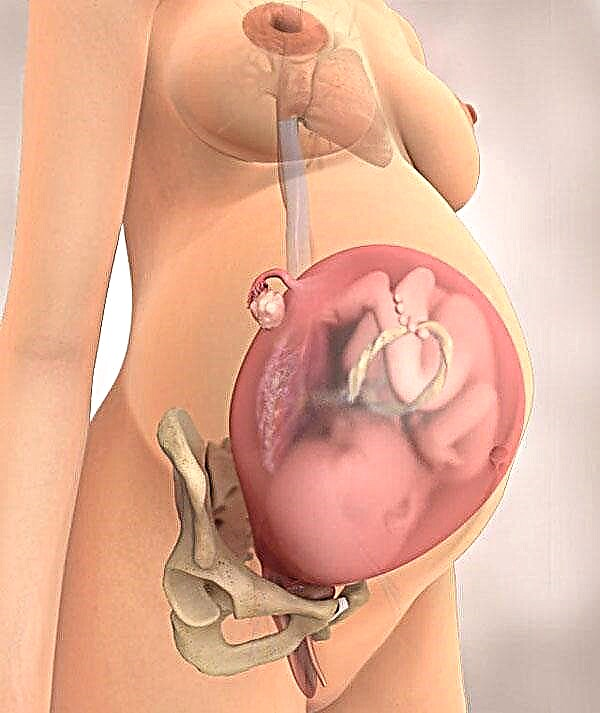
Nabanööri takerdumine on raseduspatoloogia, mille korral nabanöör moodustab ema üsas kasvava loote keha, jäsemete või kaela ümber aasa. Sissetungimise tagajärjed võivad olla pigem kurvad ja seetõttu peaks rase naine võimalikult hästi mõistma patoloogilise protsessi olemust, et teada saada, kuidas käituda.
Nabanöör on elastne nöör, mille sees asuvad anumad. Kaks arterit ja üks veen vastavad täielikult lapse elulistele vajadustele. Arterid eemaldavad lapse jääkained (karbamiid, kreatiniin, süsinikdioksiid) platsentasse ja veen varustab last hapniku, vitamiinide, vee ja mineraalidega küllastunud värske ema verega. Seega laps sööb, hingab ja eemaldab ainevahetusprodukte.
Nabanööri üks ots on kinnitatud platsentale, tavaliselt selle keskosale, teine aga lapse eesmisele kõhuseinale. Nabanööri pikkus on tavaliselt 50–70 sentimeetrit. Pikem juhe annab lapsele suurema liikumisvabaduse, luues samas reaalsema takerdumisohu.
Ohtlik on ka alla 40 sentimeetri pikkune nabanöör - see piirab loote motoorset aktiivsust, sageli häirib verevoolu läbi tema anumate ning tekitab ka sünnituse ajal enneaegselt platsenta eraldumise ohu, sest laps tõmbab sünnikanalist möödudes tugevalt nabanööri "lapseistet".
Nööride takerdumise seisund registreeritakse meditsiinistatistika järgi iga viie "huvitava positsiooni" naise kohta. Takerdumine võib juhtuda raseduse igas staadiumis, kuid suurim oht on teisel trimestril - laps liigub aktiivselt, pöörab end ümber. Kui kolmandaks trimestriks ei õnnestu tal lahti harutada, siis jääb takerdumine suure tõenäosusega kuni sünnini, sest rasedusperioodi viimasel kolmandikul on emakas liikumisruumi väga vähe.
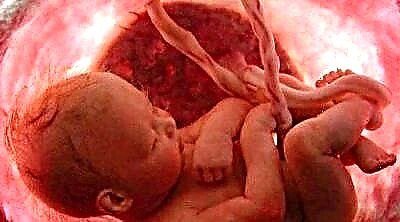
Kõige sagedamini diagnoosivad arstid imiku kaelas oleva takerdumise. Sellisel juhul tekivad takerdumise fakti tüsistused umbes 10% juhtudest. Kui nabanöör on normi suhtes lühike, on takerdumine vähem ohtlik kui pika (üle 70 cm) puhul. Nabanööri pikkuse ülemäärane ületamine tekitab ohu mitte ainult kahekordseks või kolmekordseks takerdumiseks, vaid ka sõlmede tekkeks, mis nööri tõmbamisel võivad pingutada. Siis ähvardab last lämbumine ägeda hapnikuvaeguse ja emakasisene surma tõttu.
Põhjused
Väga sageli toimub beebi sidumine nabanööriga koos areneva loote hüpoksiaga varases staadiumis. Kui lapsel hakkab hapnikupuudus olema, suurendab ta oma füüsilist aktiivsust, püüdes saada rohkem vajalikke gaase. Kaootilised liikumised emakas muutuvad peamiseks põhjuseks, miks imiku kaela, jala või keha ümber tekib nabanööri silmus.
Üsna sageli seisavad arstid silmitsi "päriliku" takerdumisega, kui tütar, olles rasestunud, kordab täielikult ema stsenaariumi. Polühüdramnionide korral pole ka haruldane takerdumine. Suur kogus lootevett loob täiendava ruumi liikumiseks ja saltodeks, mille tagajärjel takerdub laps lihtsalt nabanööri. Ja madala vee korral võivad eksperdid öelda, et nabanöör ise võib tekitada silmuseid ja ilma võimalusest põgeneda väikese liikumisruumi jõu eest põimub laps.
Iga raseduse kulgemise rikkumine, mis võib põhjustada hüpoksia, on takerdumise tõenäosuse seisukohast ohtlik. Sageli esineb patoloogia ema kroonilise aneemia tõttu platsenta previa korral koos platsenta eraldumisega.


Väga sageli diagnoositakse patoloogiat rasedatel, kes töötavad ohtlikes tööstusharudes, puutuvad kokku kahjulike ainetega - lakid ja lahustid, värvid, toksiinid, nitraadid, samuti tulevased emad, kes elavad ebasoodsa keskkonnaolukorraga suurtes linnades. Põhjusele ei jää viimane koht lapse kandmise ajal halbade harjumuste seas - suitsetamine, alkohol, narkootikumid suurendavad patoloogia tekkimise tõenäosust kümme korda.
Kõik seisundid, kus tulevase ema kehas toodetakse rohkem adrenaliini, on ohtlik - mida rohkem on seda hormooni, seda aktiivsem on laps ja seetõttu on suurem takerdumise tõenäosus. Need olukorrad hõlmavad stressi, ärevust, emotsionaalseid kõikumisi, hirmu ja isegi suurt rõõmu.
Rase naise ebapiisav toitumine puru kandmise ajal suurendab ka takerdumise tõenäosust.


Sümptomid ja diagnoos
Naine ise ei pruugi tunda lapse nabanööri takerdumist, kuid teatud etapis, kui laps juba kannatab, märkab ta kindlasti tema motoorse aktiivsuse muutust. Hüpoksia algfaasis liiguvad lapsed aktiivselt, valusalt, tähelepanuta jäetud ja kroonilise hapnikupuudusega, vastupidi, aktiivsus väheneb.
Arstide jaoks pole oluline mitte niivõrd nabanööri aasa tuvastamine, vaid pigem patoloogia omadus, mis hõlmab ka silmuste arvu määramist. Prognoos ja kohaletoimetamise viisi valik sõltub sellest, milline on takerdumine.
Selle põhjal eristatakse ühte takerdumist, kus nabanöör on mähitud üks kord ümber beebi mõne kehaosa või mitmekordne (kaks, kolm, neli jne), milles silmuseid on rohkem kui üks.


Kui leitakse mitu silmust, määratakse patoloogia tüüp:
- isoleeritud takerdumine - koos sellega asuvad silmused ühe kehaosa ümber;
- kokku - koos sellega asuvad silmused keha erinevate osade ümber, näiteks kaela ja kõhu ümber.
Soodsamatel prognoosidel on lõtv takerdumine - koos sellega ei toimu loote keha anatoomilise osa kokkusurumist, silmus on olemas, kuid ei paku beebile märkimisväärset ebamugavust. Vähem soodsad tiheda takerdumise juhtumid, mida esineb 10% juhtudest. Sellega võivad nabaväädi veresooned pigistada, mis suure tõenäosusega põhjustab lämbumist ja ägedat hüpoksia, lapse surma.

Kui tiinusperiood ei ületa 30-32 nädalat, siis on suur tõenäosus, et beebi suudab ennast lahti harutada, sest ta pole veel liigutustega piiratud, koht emakas võimaldab tal üle veereda. 32 nädala pärast on iseenesest lahti harutamine ebatõenäoline.
Ultraheliarst suudab probleemi tuvastada, alates 13-14 rasedusnädalast. Selleks ajaks lõpeb tavaliselt platsenta ja nabanööri moodustumine. Kuid sellisel ajal ei tohiks te diagnoosi karta - laps on nii väike, et tal pole keeruline lahti harutada, uuesti segadusse sattuda ja uuesti silmustest lahti saada.
UZDG - ultraheliuuring värvilise doppleromeetria abil võimaldab määrata silmuste arvu. See võimaldab mitte ainult arvutada arvukust, vaid ka ära tunda võimalikke rikkumisi puru olekus. Tõenäolist hüpoksiat võivad näidata nii verevoolu häired emaka-platsentaarsetes veresoontes kui ka lapse südame löögisageduse aeglustumine või kiirenemine.

Ravi
Segadust on võimatu ravida. Selle ülesandega toime tulemiseks ei ole ühtegi sünnitusabi tehnikat ega ühtegi ravimit. Arstid soovitavad naisel rahuneda, lõpetada närvilisus ja sagedamini käia sünnieelse kliinikus. Alates 28. rasedusnädalast võib naisele soovitada iganädalast CTG-d, samuti ultraheliuuringut doppleriga üks kord iga kahe nädala tagant. Igal ajal ootamise ja jälgimise taktikat saab katkestada, kui märgatakse beebi seisundi rikkumisi.
Sellisel juhul soovitatakse naisel hospitaliseerida; koduse ravi nõudmine on mõttetu ja ohtlik. Naistel, kellel on diagnoositud takerdumine, soovitatakse täisväärtuslikku ja tasakaalustatud toitu, võttes vitamiine, mis kompenseerivad toitainete puudust beebi kehas. Tulevase ema stressi puudumine aitab vältida silmuse pingutamist, tema rahustamiseks on soovitatav kasutada taimseid kergeid rahusteid.
Naisel soovitatakse hingata rohkem värsket õhku, võtta hapnikokokteile, mitte viibida suitsuruumides, vältida kokkupuudet kahjulike ainetega.


Kui on võimalus elada väljaspool linna värskes õhus, peaksite seda kindlasti kasutama. Üsna sageli soovitatakse ravimeid, mis aitavad parandada vereringet ema-platsenta-loote süsteemis (Curantil või Actovegin).
Kuidas sünnitada?
Kui takerdumine on lõtv ja vallaline, lastakse naisel tavaliselt loomulikult sünnitada. Tõsi, kontrolli sellise sünnitusjärgse naise üle suurendatakse: arst kontrollib iga poole tunni tagant CTG-andurite näiteid veendumaks, et beebiga on kõik korras. Kui ilmnevad imiku tervisliku seisundi häirete tunnused, tehakse erakorraline keisrilõige.
Segadusega sünnitus nõuab sünnitusarstidelt kõrget kvalifikatsiooni ja ulatuslikke kogemusi. Kaelasilm, kui see seal asub, eemaldatakse kohe, kui pea on sündinud, viivitamine on vastuvõetamatu. Naine peaks pöörama rohkem tähelepanu arsti ja sünnitusabi valimisele. Sünnitunnistus, mille ta saab rasedus- ja sünnituspuhkuse registreerimisel, võimaldab tal valida sünnitushaigla või perinataalkeskuse isikliku kogemuse või arstide ja teiste töötavate naiste tagasiside põhjal.
Korduva takerdumise ja selle tiheda tüübi korral pole loomulik sünnitus lubatud. See patoloogia on keisrilõike ühemõtteline näidustus. Emakas ja ilma sünnituseta oleval lapsel tekib hapnikupuudus ja pole teada, millised on hüpoksia tagajärjed tulevikus. Sünnitusel võib selline patoloogia põhjustada lapse surma.

Varajane haiglaravi aitab vältida spontaanset sünnitust - tavaliselt saab naine 37. nädalal saatekirja haiglasse, kus talle tehakse plaaniline keisrilõige. Kui sünnitus algab enne seda kuupäeva, tehakse operatsioon kiiresti.
Ärahoidmine
Nabaväädi ebameeldiva patoloogia vältimiseks peaksite raseduse esimestest nädalatest alates veenduma, et tulevane ema ei puutuks kokku kahjulike ainetega, sööks hästi ja kõnniks palju. Kui tema töö hõlmab öiseid vahetusi, on töötingimusi vaja muuta. Aneemia vältimiseks peaksite võtma rauapreparaate ja tegema kõik vajalikud testid sünnituseelses kliinikus õigeaegselt.


Spetsiaalne meditsiiniline võimlemine võimaldab teil takerdumist vältida. See põhineb kerge ja kerge treeningu kombinatsioonil koos hingamisharjutustega, mis muu hulgas aitavad lapsel saada ema verest rohkem hapnikku. Sünnitusvõimlemine on kasulik ka siis, kui see on põimitud vaagna- või põikisuunas.
Patoloogia psühhosomaatika
Psühhosomaatika eksperdid on kindlad, et nööri sidumisel on kõige sügavamad põhjused ja tagajärjed, mille teadmine aitab naisel vältida lapse kandmise ja kasvatamise raskusi. Arvatakse, et emakasisene ebamugavustunne, mida laps sellise raseduspatoloogiaga kogeb, ei saa tulevikus mõjutada tema tervist ja elu.
Lapsed, kes emakas kogesid esmapilgul teadmata põhjustel kaelas takerdumist teadlikumas eas, hakkavad keelduma sallide, lipsude ja kõrge kaelusega kampsunite kandmisest. Ja stressirohketes olukordades võivad sellised lapsed kogeda psühholoogilisi lämbumishooge, kui sissehingamine ja väljumine muutub alateadvuse kauge "mälu" tõttu raskeks.
Psühhosomaatika toob välja mitu põhjust, miks rasedal võib tekkida nabanööri takerdumine. Nende hulgas on peamine koht ema taju oma lapsest.

Kui naine kahtleb, kas ta vajab last, kui rasedus oli planeerimata ja soovimatu, kuid mingil põhjusel ei söandanud rase naine aborti teha, siis takerdumine toimub ema ja loote vahelise õrna vaimse sideme rikkumise tõttu.
Teine äärmus on liigne armastus, mille kohta öeldakse sageli, et see "lämbub". Seetõttu esineb patoloogiat sageli paaridel, kes on pikka aega rasedust oodanud, ja nüüd on tulevane ema valmis kõigeks, kui ainult laps on hea.
Samuti võib takerdumine tekkida naisel, kes pole kindel oma võimetes, mures rahanappuse või mehe puudumise pärast. Lisaks on see patoloogia vastuvõtlikum naistele, kes on ise tüdrukud, vägivalla, väärkohtlemise või uppumise kogemuse all.

Esoteerika ja ennustused
Arvatakse, et takerdumisega sündinud laps elab rasket ja rasket elu, paljud katsumused langevad talle. Selle vältimiseks on iidsetest aegadest alates olnud selliste imikute noomimise rituaal. Tema esimesel eluaastal pärast ristimissakramendi vastuvõtmist lugesid emad lapsele ette "Theotokos, Neitsi, rõõmustage". Poisse noritakse "meeste" päevadel - esmaspäeval, teisipäeval, neljapäeval. Tüdrukud - saates "naised" (reede, kolmapäev, laupäev). Te ei saa last pühapäeval lahti öelda.
On märk, et rasedad naised ei peaks kuduma ja õmblema, et mitte lapsele "sõlmi" siduda, kuid praktikas pole näputöö kahjustamist tõendeid. Vastupidi, arstid usuvad, et vaikne käsitöö vähendab adrenaliini taset ja säästab last takerdumise eest.

Hüpoksia ja nööri takerdumise kohta vaadake järgmist videot.